El rasgo, conocido como B(A), hace que personas con grupo B expresen trazas del antígeno A y puede generar discrepancias en pruebas rutinarias, un riesgo que obliga a extremar la confirmación de compatibilidad en transfusiones
Un estudio realizado en un gran hospital tailandés y liderado por la hematóloga Janejira Kittivorapart (Universidad Mahidol) ha identificado un fenotipo sanguíneo extremadamente raro. Tras revisar de forma retrospectiva 285.450 muestras de donantes y 258.780 de pacientes (algo más de 544.000 en total), el equipo detectó tres personas con fenotipo B(A) (un paciente y dos donantes), una combinación “híbrida” dentro del sistema ABO.
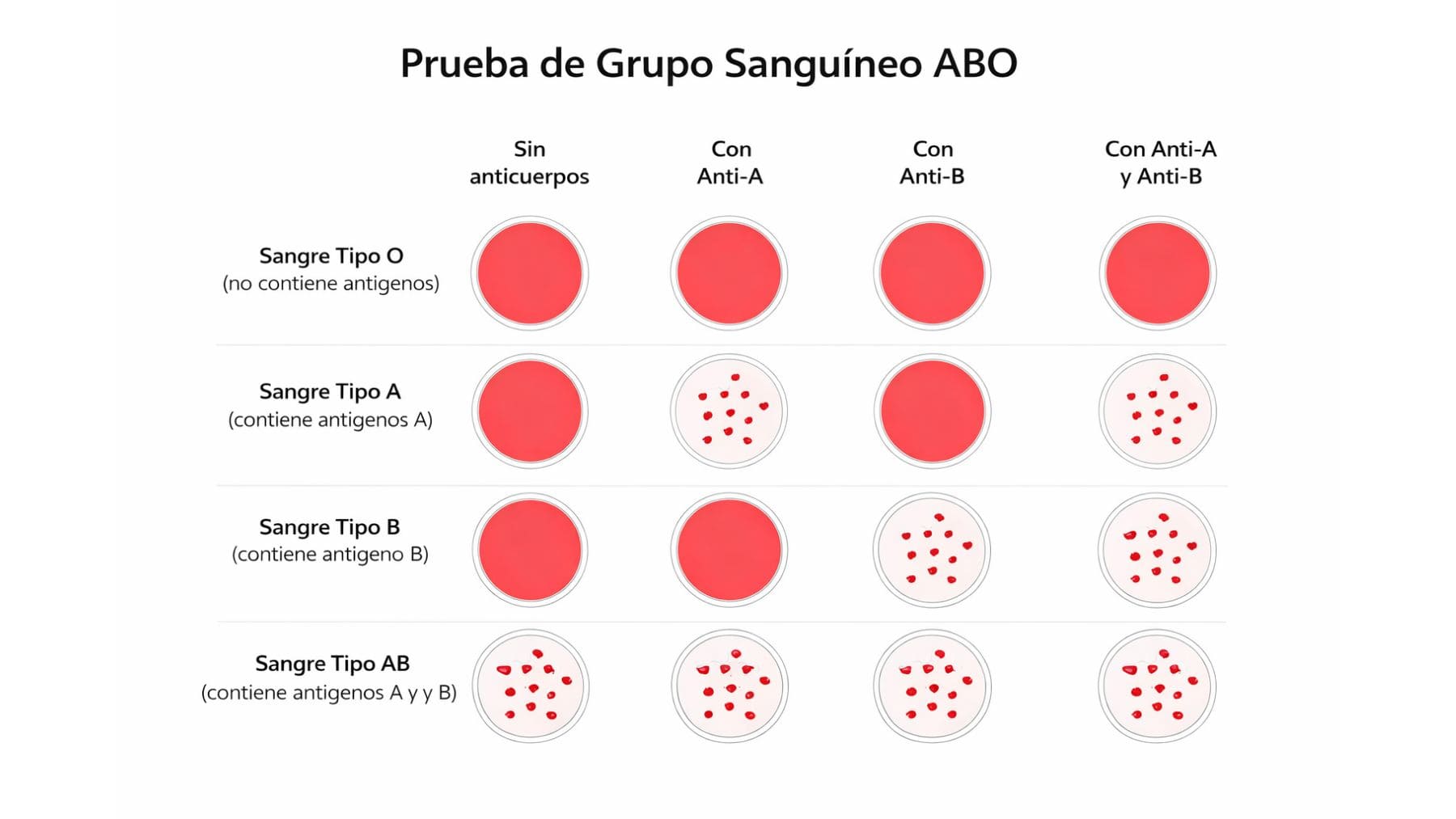
La rareza estadística es llamativa. Tres casos en más de 544.000 análisis equivalen a alrededor del 0,00055%. Pero el interés clínico no está en el número, sino en lo que revela sobre el funcionamiento del laboratorio. En el fenotipo B(A), el individuo se comporta como grupo B en la práctica clínica, aunque presenta una expresión débil del antígeno A en la superficie de los glóbulos rojos. Esa “doble señal” puede generar discordancias entre pruebas de tipificación, sobre todo cuando se apoya el proceso únicamente en métodos serológicos automatizados y no se completa la confirmación con técnicas adicionales o genética.
La explicación está en el gen ABO, que codifica una enzima (una glicosiltransferasa) encargada de “rematar” los antígenos A o B. El trabajo identifica cuatro variantes en el exón 7 (c.467 C>T, c.796 C>A, c.803 G>C y c.930 G>A) asociadas a este patrón, una combinación descrita como un alelo nuevo en los casos detectados. En paralelo, la literatura científica ya venía señalando que pequeñas variaciones en el gen ABO pueden modificar la actividad de estas transferasas y producir subgrupos o expresiones débiles que complican la interpretación si no se hace un estudio completo.
Lo que cambia, sobre todo, es el listón de prudencia. La seguridad transfusional descansa en procedimientos estandarizados y en una vigilancia continua de todo el circuito (desde la tipificación hasta la administración del componente sanguíneo), con el objetivo de minimizar reacciones por incompatibilidad. En ese contexto, variantes como B(A) recuerdan que el “grupo sanguíneo” que cada persona conoce (A, B, AB u O, más el factor Rh positivo o negativo) es una simplificación útil, pero no agota la diversidad real del sistema de antígenos en sangre.
Conviene subrayarlo para evitar alarmas infundadas. Este hallazgo no implica un problema generalizado para la población ni invalida la tipificación habitual. Sí refuerza un mensaje operativo para bancos de sangre y hospitales. Cuando aparece una discrepancia entre la prueba directa (antígenos en glóbulo rojo) y la inversa (anticuerpos en suero), el protocolo debe obligar a repetir, ampliar y, si hace falta, confirmar con técnicas moleculares. La propia publicación describe el hallazgo dentro de una revisión más amplia de “anomalías” o discrepancias ABO y distingue causas frecuentes en pacientes (como el trasplante de progenitores hematopoyéticos con incompatibilidad ABO) de otras más raras, como estos fenotipos débiles.
El estudio también deja abiertas preguntas. En la cobertura divulgativa se cita una conclusión prudente que resume el siguiente paso científico. “Se requieren estudios futuros para dilucidar las consecuencias estructurales y funcionales de la (enzima) AB transferasa mutada”. Traducido a terreno clínico, se trata de entender mejor cómo esas mutaciones alteran la enzima y en qué condiciones ese cambio podría tener relevancia, más allá de la etiqueta diagnóstica.
Para el lector, la utilidad práctica es sencilla. Si alguna vez le repiten una prueba de grupo sanguíneo, o le informan de una discrepancia, no es necesariamente una señal de gravedad. A menudo es, precisamente, una señal de que el sistema está funcionando con el nivel de cautela que exige una medicina transfusional segura.